Wundheilung fördern: Die besten Tipps
Die fachgerechte Versorgung einer Wunde setzt ein tiefes Verständnis für die Physiologie der Wundheilung voraus. Therapiestrategien, welche die Wundheilung unterstützen, sind häufig individuell auf die Patient:innen und ihre individuelle Wunde abgestimmt und richten sich immer nach den aktuellen Erkenntnissen der Wissenschaft.
Direkt zur gewünschten Information:
Wundheilung: Phasen im Überblick
1. Die exsudative Phase – Wundheilung beginnt mit der Reinigung
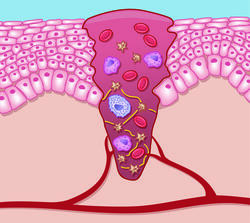
Unmittelbar nachdem die Wunde entstanden ist, bildet sich ein Blutgerinnsel. Dabei handelt es sich um eine Art Pfropf, der das verletzte Blutgefäß verschließt und so einen weiteren Blutverlust verhindert. Die Exsudation ist die kürzeste der 4 Phasen der Wundheilung: Bei oberflächlichen Wunden dauert diese etwa einen Tag, rund vier Tage bei größeren Verletzungen. Im weiteren Verlauf sind Zellen und Hormone des Immunsystems an der Abtötung eingedrungener Keime beteiligt. Gleichzeitig stimulieren die Immunzellen Prozesse, welche die Wundheilung fördern. Zusätzlich wandern sogenannte Fresszellen (Phagozyten) über Blutgefäße in die Wunde ein, um dort zerstörte Zellen und Keime in sich aufzunehmen und so zu vernichten. Auf diese Weise wird die Wunde auf natürlichem Wege gereinigt.
2. Granulationsphase: Wie neue Gefäße die Wundheilung fördern
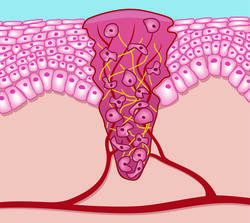
Zwischen dem dritten und siebten Tag nach der Verletzung bildet der Körper sogenanntes Ersatzgewebe (Granulationsgewebe), um die Wunde allmählich zu verschließen. So werden neues Bindegewebe gebildet und geschädigte Blutgefäße ersetzt. Die Neubildung von Blutgefäßen ist die Basis für alle Prozesse, welche die Wundheilung fördern, da diese die Wunde mit Blut, Sauerstoff und Nährstoffen versorgen.
3. Epithelisierung: Nach den ersten Phasen der Wundheilung schließt sich die Wunde
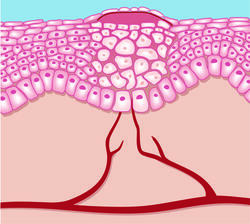
Wie lange die Epithelisierungsphase andauert, ist abhängig von der Größe der Wunde. Es vermehren sich währenddessen Oberflächenzellen, welche die betroffene Stelle vollständig verschließen. Wenn Verletzungen sehr tief sind und bis in die darunterliegende Lederhaut reichen, dauert es länger mit der Wundheilung: Die Phasen der Heilung können dann mehrere Monate in Anspruch nehmen. Am Ende der Epithelisierungsphase bleibt häufig helles Narbengewebe zurück, das weder Talg- noch Schweißdrüsen enthält.
4. Regeneration: Die letzte der 4 Phasen der Wundheilung braucht Zeit
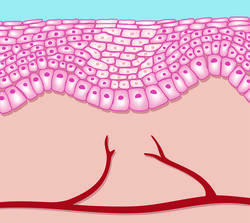
In der Regenerationsphase ist die Wunde komplett verschlossen. Die neu entstandene Haut/Narbe ist jedoch noch empfindlich gegenüber Umweltreizen und bedarf spezieller Pflege. Eine Versorgung mit Feuchtigkeit und regenerativen Stoffen kann während der Regenerationsphase die Wundheilung verbessern. Diese letzte der 4 Phasen der Wundheilung kann Jahre dauern.
Wundheilung fördern durch Wundspüllösungen und Antiseptika
Die Heilung von Wunden kann durch Verunreinigungen, Exsudat, Wundbeläge oder nekrotisches Gewebe beeinträchtigt sein. Diese bieten für Bakterien optimale Wachstumsbedingungen, was zur Bildung von Biofilm führen kann. Reinigung und Debridement des Wundbettes sowie Kontrolle der bakteriellen Besiedlung sind wichtige Prinzipien der Wundbehandlung. Grundsätzlich stehen zwei Optionen zur Verfügung: die Reinigung der Wunde mit einer Wundspüllösung sowie die gezielte Behandlung infizierter Wunden mit einem Antiseptikum.
Eine Wundreinigung sollte im Rahmen des Verbandwechsels immer durchgeführt werden. Richtig eingesetzt unterstützen Wundspüllösungen das chirurgische Debridement.
Für die Wundspüllösung werden sterile Kochsalz- oder Ringerlösungen sowie konservierte Wundspüllösungen eingesetzt. Durch eine gründliche Wundreinigung kann die Keimlast auf der Wundoberfläche gesenkt werden. Zeigt das Gewebe Zeichen einer Infektion oder ist die Wunde stark infektionsgefährdet, sollte die Wunde mit einem Antiseptikum versorgt werden. Beim Einsatz von Antiseptika wird der rein mechanische Effekt der Wundspülung durch die antiseptische Wirkung verstärkt. Erreger werden nicht nur ausgespült, sondern auch abgetötet.
Wie Antiseptika Infektionen vorbeugen und so die natürliche Wundheilung fördern
Während der Phasen der Wundheilung stellen bakterielle Infektionen ein Hauptrisiko für Komplikationen dar. Eine antiseptische Behandlung schützt vor solchen Infektionen. Viele Antiseptika wirken, indem sie die Zellwand eines Krankheitserregers zerstören bzw. denaturieren und den Stoffwechsel des Erregers bis zum Zelltod stören. Antiseptika haben im Vergleich zu Antibiotika den Vorteil, dass eine Resistenzbildung deutlich seltener auftritt, bzw. bei einigen Antiseptika keine klinisch relevanten Resistenzen bekannt sind.
Moderne Antiseptika weisen eine hohe therapeutische Breite und gute Verträglichkeit auf und sind im Gegensatz zu Antibiotika bei bestimmten klinischen Indikationen auch für den Präventiv-Einsatz geeignet.1 Mithilfe von antiseptischen Maßnahmen können in vielen Fällen langwierige Behandlungen verhindert werden. Die Indikation zur Antiseptik wird nicht nur an die Phasen der Wundheilung angepasst, sondern richtet sich auch nach der Schwere, Lokalisation und dem Grad der Kontamination / Infektion der Wunde. Zu Beginn einer medizinischen Wundbehandlung erfolgt daher stets eine genaue Typisierung der Wunde.
Der Einsatz moderner Wundantiseptika während der Phasen der Wundheilung
Moderne Antiseptika, welche die Wundheilung fördern, indem sie Krankheitserreger unschädlich machen, unterliegen vielen Anforderungen. Dazu gehören:
- Breites Wirkungsspektrum
- Rascher Wirkungseintritt
- Keine Störung der Wundheilung
- Möglichst geringe Resorption
- Wirksam auch unter hoher Blut- und Eiweißbelastung
- Wässrig basiert
- Schmerzfreie Applikation
- Keine toxischen / allergisierenden Substanzen
- Keine Resistenzentwicklung
- Farblos
- Keine Gegenanzeigen bei Schwangerschaft/Stillzeit/Kindern
Wundheilung: Phasen und Produkt-Empfehlungen
Es ist besonders wichtig, den Verlauf der Wundheilung stets unter Kontrolle zu behalten. Sowohl akute als auch chronische Wunden bergen immer das Risiko einer Infektion, die den Heilungsprozess verlängert. Die Folgen sind eine deutlich verringerte Lebensqualität der Patient:innen und ein erhöhter Pflegeaufwand.
schülke verwendet in einer Vielzahl der Produkte den Wirkstoff Octenidin, welcher sowohl bei akuten als auch chronischen Wunden die Wundheilung unterstützt.
Der Wirkstoff Octenidin zeichnet sich durch ein breites Wirkspektrum bei gleichzeitig sehr guter Verträglichkeit aus.
Erfahren Sie hier mehr über den Wirkstoff Octenidin.
Das richtige Produkt für jede Phase der Wundheilung
Die Wundheilung fördern – das gelingt am besten, wenn keine Keime in die Wunde eindringen können und diese „in Ruhe“ abheilen kann. Zudem ist, während der ersten drei Phasen der Wundheilung, ein feuchtes Milieu unerlässlich, um eine rasche Wundheilung ohne Narbenbildung zu erreichen.

Postoperative Wundversorgung
Für die postoperative Wundversorgung eignet sich octenidinhaltiges Wundgel und sorgt für ein signifikant verbessertes Narbenbild im Vergleich zur konventionellen Wundversorgung. Durch die Anwendung wird das Risiko für hypertrophe Narbenbildung signifikant reduziert.2

Auch bei Hauttransplantationen konnte die Behandlung mit octenidinhaltigem Wundgel zum Schutz vor Keimen und zur unverzögerten Epithelisierung beitragen.3
Darüber hinaus konnte auch bei chronischen Wunden eine schnellere Wundheilung unter octenidinhaltigem Wundgel gezeigt werden.4
In einem ex-vivo Modell konnten die wundheilungsfördernden Eigenschaften von octenilin® Wundgel auf molekularer Ebene untersucht werden. octenilin® Wundgel wirkt entzündungshemmend, proteaseinhibierend, veränderte die Hautstruktur nicht und bewahrt die Lebensfähigkeit menschlicher Epidermiszellen.5
Die Wundheilung fördern mit traditioneller oder feuchter Wundbehandlung?
Früher glaubte man, dass man die Wundheilung fördern könne, indem man Wunden trocken behandelt. Das „Austrocknen“ der Wunde und die Bildung von Schorf wurden früher als positives Zeichen im Heilungsprozess gewertet. Die Nachteile der traditionellen Wundbehandlung liegen heute auf der Hand. Zum einen wurde die notwendige Zellernährung unterbrochen, die Proliferation herabgesetzt und auch eine Zellmigration unterbunden. Zudem waren die Verbandswechsel durch das Verkleben des Verbands mit der Wunde häufig traumatisch.
Vorteile: feuchte Wundversorgung ist heute Standard
Inzwischen gibt es einen Paradigmenwechsel in der Wundbehandlung: Die optimale Wundbehandlung wird feucht durchgeführt. Bei der feuchten Wundbehandlung sind ideale physiologische Bedingungen geschaffen, welche die Wundheilung fördern: Neue Zellen können sich besser bilden, vermehren und wandern. Wichtig ist dabei auch das richtige Exsudatmanagement. Ziel ist die Aufnahme von überschüssigem Wundexsudat bei gleichzeitiger Förderung eines idealfeuchten Wundmilieus. Der Wundverband sollte, wenn er optimal die Wundheilung fördern soll, einen Gasaustausch gewährleisten und der Verbandswechsel möglichst atraumatisch durchführbar sein.
Pflichttexte zu zugelassenen Arzneimitteln gem. §4 HWG
octenisept®
octenisept®
Anwendungsgebiete:
zur wiederholten, zeitlich begrenzten antiseptischen Behandlung von Schleimhaut und angrenzender Haut vor diagnostischen und operativen Maßnahmen - im Ano-Genitalbereich von Vagina, Vulva, Glans penis, auch vor Katheterisierung der Harnblase - in der Mundhöhle. Zur zeitlich begrenzten unterstützenden Therapie bei Pilzerkrankungen der Haut zwischen den Zehen sowie zur unterstützenden antiseptischen Wundbehandlung.
Warnhinweise:
Um Gewebeschädigungen zu vermeiden, darf das Präparat nicht mittels Spritze in die Tiefe des Gewebes eingebracht werden. Das Präparat ist nur zur oberflächlichen Anwendung bestimmt (Auftragen mittels Tupfer oder Aufsprühen).
Zu Risiken und Nebenwirkungen lesen Sie die Packungsbeilage und fragen Sie Ihre Ärztin, Ihren Arzt oder in Ihrer Apotheke!
1 Müller G et al. Biocompatibility index of antiseptic agents by parallel assessment of antimicrobial activity and cellular cytotoxicity, Journal of Antimicrobial Chemotherapy, Volume 61, Issue 6, June 2008, Pages 1281–1287, https://doi.org/10.1093/jac/dkn125
2 Matiasek J et al.: An intra-individual surgical wound comparison shows that octenidine-based hydrogel wound dressing ameliorates scar appearance following abdominoplasty. Int Wound J. 2018.
3 Eisenbeiß W et al.: Prospective, double-blinded, randomised controlled trial assessing the effect of an Octenidine-based hydrogel on bacterial colonisation and epithelialization of skin graft wounds in burn patients. Int J Burns Trauma. 2012
4 Hämmerle G and Strohal R: Efficacy and cost-effectiveness of octenidine wound gel in the treatment of chronic venous leg ulcers in comparison to modern wound dressings Int Wound J. 2014.
5 Seisser S et al.: Comparative assessment of commercially available wound gels in ex vivo human skin reveals major differences in immune response-modulatory effects. Sci Rep.2022.




















