
Wundheilung fördern: Die besten Tipps
Ein wesentliches Ziel der modernen Wundbehandlung besteht darin, die Selbstheilungskräfte des Körpers bestmöglich zu unterstützen. Hierzu ist ein tiefes Verständnis der Physiologie der Wundheilung wichtig, um individuelle Therapiestrategien nach den neuesten wissenschaftlichen Erkenntnissen entwickeln zu können.
Die Phasen der Wundheilung
Unabhängig von der Art der Wunde und vom Ausmaß des Gewebeverlusts verläuft jede Wundheilung in vier Phasen, die zeitlich fließend ineinander übergehen, teilweise überlappen und somit nicht streng voneinander zu trennen sind.

1. Phase: Exsudation bzw. Inflammation
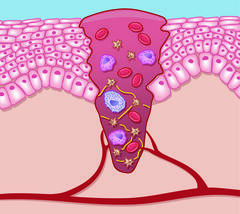
Die Exsudations- bzw. Inflammationsphase setzt mit dem Moment der Verletzung ein und dauert unter physiologischen Bedingungen etwa drei Tage. Zelltrümmer, Keime und Stoffwechselabfallprodukte werden mechanisch ausgeschwemmt und das Gerinnungssystem wird aktiviert (Fibrinfasern umgeben Erythrozyten und Thrombozyten), um die Blutung zu stillen. Es wandern Leukozyten (v. a. neutrophile Granulozyten und Makrophagen) in das Wundgebiet ein, die Erreger und kleine Schmutzpartikel phagozytieren, verschiedene proinflammatorische Zytokine und Wachstumsfaktoren sezernieren sowie Proteasen freisetzen.
2. Phase: Proliferation bzw. Granulation
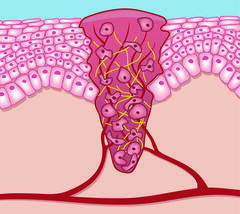
In der Proliferationsphase wird zell- und gefäßreiches Bindegewebe zur Defektauffüllung gebildet, das sogenannte Granulationsgewebe. Bei normaler Wundheilung sprießen ca. vier Tage nach Entstehung der Wunde kleine Blutgefäße ein, die das Granulationsgewebe versorgen. Fibroblasten bilden als Bindegewebszellen Kollagen. Die Wunde ist in der Granulationsphase meist gut durchblutet, hellrot, glasig bis transparent und feucht. Durch das neu entstehende Gewebe wird die Wunde aufgefüllt. So wird die notwendige Grundlage für die nachfolgende Epithelisierung gelegt.
3. Phase: Epithelisierung
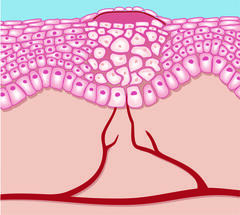
Ab dem ca. 6. bis 10. Tag beginnt die Epithelisierung, die Wunde zieht sich zusammen. Die Kollagenfasern reifen aus, das Granulationsgewebe wird zunehmend wasser- und gefäßärmer und bildet sich zu Narbengewebe um. Die zunehmende Epithelisierung ermöglicht dann den Wundverschluss. Merkmal für diese Phase ist eine feine, blass rosafarbene Haut. Die Exsudation nimmt in diesem Wundstadium ab.
4. Phase: Regeneration
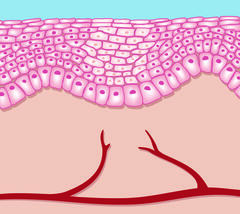
Nach Abschluss der Epithelisierung finden Umbauvorgänge statt mit dem Ziel, das neu gebildete Gewebe zu festigen und den ursprünglichen Gewebeaufbau weitgehend wiederherzustellen. Das Resultat stellt jedoch keinen vollständigen Hautersatz dar, sondern ein dünnes, gefäßarmes Ersatzgewebe, dem wesentliche Epidermisbestandteile (z. B. Talg- bzw. Schweißdrüsen, Pigmentzellen) und wichtige Eigenschaften der Haut (z.B. Neurotisation) fehlen.
Antiseptische Wundbehandlung
Die Wundinfektion gilt als häufigste und folgenschwerste Störung im Heilungsprozess. Sie wird durch verschiedenste Mikroorganismen (meist Bakterien und Pilze, seltener Viren) verursacht, die in die Wunde eindringen, sich dort ungehindert vermehren und schädigende Giftstoffe erzeugen, in Folge umliegendes Gewebe zerstören und zur Bildung von Nekrosen beitragen. Durch die Aktivierung von lokalen Abwehrmechanismen kommt es zu einer zeitlichen Verlängerung der Entzündungsphase und somit zu einer Verzögerung im Wundheilungsverlauf. Je länger eine Wunde besteht, desto höher das Risiko, dass sich die Infektion systemisch ausweitet und schlimmstenfalls zu einer lebensbedrohlichen Sepsis führt.
Moderne Antiseptika weisen eine hohe therapeutische Breite und gute Verträglichkeit auf und sind im Gegensatz zu Antibiotika bei bestimmten klinischen Indikationen auch für den Präventiv-Einsatz geeignet. Mithilfe dieser Maßnahmen können so in vielen Fällen langwierige Behandlungen verhindert werden. Die Indikation zur Antiseptik ist abhängig vom Stadium, von der Schwere, der Lokalisation und dem Grad der Kontamination/Infektion der Wunde.
Anforderungen an moderne Wundantiseptika
- Breites Wirkungsspektrum
- Rascher Wirkungseintritt
- Keine Störung der Wundheilung
- Möglichst geringe Resorption
- Wirksam auch unter hoher Blut- und Eiweißbelastung
- Wässrig basiert
- Wirksame Bestandteile in möglichst geringer Konzentration
- Schmerzfreie Applikation
- Keine toxischen / allergisierenden Substanzen
- Keine Resistenzentwicklung
- Farblos
- Keine Gegenanzeigen bei Schwangerschaft/Stillzeit/Kindern
Phasengerechte Wundversorgung
Eine Wunde heilt dann am besten, wenn keine Keime eindringen können und sie „in Ruhe“ abheilen kann. Zudem ist ein feuchtes Milieu unerlässlich, wenn es um eine rasche Wundheilung ohne Narbenbildung geht, da sich unter feuchten Bedingungen die Zellen, die für den Verschluss der Wunde verantwortlich sind, besonders schnell vermehren und bewegen können. Mit dem umfassenden Sortiment von schülke zur Wundversorgung können alle Wundsituationen einfach und indikationsgerecht behandelt und der natürliche Heilungsprozess individuell und phasengerecht unterstützt werden.
Das richtige schülke Produkt für jede Phase der Wundheilung

Modernes Wundmanagement
Professionelle Wundversorgung beginnt mit einer gründlichen Anamnese. Die genaue Kenntnis des Gesundheitszustands, der Hautintegrität und des Zustands der Wunde bestimmen Therapie und Heilungsverlauf und helfen, den Therapieerfolg positiv zu beeinflussen und Komplikationen zu vermeiden.
Wunden lassen sich nach Ursache, Tiefe, Ausdehnung und Verschlussdauer einteilen. Eine zentrale und praxisnahe Unterscheidung ist die zwischen akuten und chronischen Wunden.
Wundkompendium Octenidin. Mehr als Antiseptik.
In unserem Wundkompendium finden Sie alles rund um Wundheilung & Octenidin - mit aktuellen Zahlen und Fakten zur Wundversorgung in Österreich sowie anschaulichen Fallbeispielen aus der Praxis.
Pflichttexte zu zugelassenen Arzneimitteln
octenisept®
octenisept®
Lösung zur Wund- und Schleimhautdesinfektion. Zusammensetzung: 100 g Lösung enthalten: 0,1 g Octenidindihydrochlorid, 2,0 g 2-Phenoxyethanol. Anwendungsgebiete: Zur wiederholten, zeitlich begrenzten antiseptischen Behandlung von Schleimhaut und Übergangsepithel vor operativen Eingriffen, - in der Mundhöhle z. B. vor Zahnextraktionen oder Kürettagen, - im Urogenitaltrakt z. B. vor Hysterektomien - und im Rektalbereich z. B. vor dem Veröden von Hämorrhoiden. Im Vulvovaginalbereich mittels Applikator-Sprühkopf bei unkomplizierten bakteriellen Infektionen und Infektionen durch Pilze. Zur zeitlich begrenzten Wund- und Nahtversorgung sowie zur zeitlich begrenzten antiseptischen Behandlung infizierter Wunden der Haut. octenisept® kann bei Erwachsenen und Kindern ohne Altersbegrenzung eingesetzt werden. Die Unbedenklichkeit und Sicherheit der Anwendung ist auch bei Frühgeborenen ab der 24. Schwangerschaftswoche nachgewiesen. Gegenanzeigen: Überempfindlichkeit gegen die Wirkstoffe oder einen der sonstigen Bestandteile. octenisept® sollte nicht zu Spülungen in der Bauchhöhle und der Harnblase und nicht am Trommelfell angewendet werden. Vorsichtsmaßnahmen: Um möglichen Gewebeschädigungen vorzubeugen, darf das Präparat nicht unter Druck ins Gewebe eingebracht bzw. injiziert werden. Bei Wundkavitäten muss ein Abfluss jederzeit gewährleistet sein (z.B. Drainage, Lasche). Hilfsstoffe: (3-Cocosfettsäure-amidopropyl)-dimethylazaniumylacetat, Natrium-D-gluconat, Glycerol 85%, Natriumchlorid, Natriumhydroxid, gereinigtes Wasser. Abgabe: rezeptfrei, apothekenpflichtig. Wirkstoffgruppe: Pharmakotherapeutische Gruppe: Antiseptika und Desinfektionsmittel, ATC-Code: D08AJ57; Octenidin, Kombinationen. Zulassungsinhaber: Schülke & Mayr Ges.m.b.H., Seidengasse 9, A-1070 Wien. Stand der Information: 07.2024. Weitere Angaben wie Dosierung und Art der Anwendung, Warnhinweise und Vorsichtsmaßnahmen für die Anwendung, Wechselwirkung mit anderen Arzneimitteln und sonstige Wechselwirkungen, Fertilität, Schwangerschaft und Stillzeit sowie Nebenwirkungen oder Gewöhnungseffekte entnehmen Sie bitte der veröffentlichten Fachinformation.
Datenschutzhinweis
Wir verwenden Analysemethoden (z. B. Cookies), um zu messen, wie häufig unsere Seite besucht und wie sie genutzt wird. Zudem setzen wir Cookies ein, um Ihre Seitenbesuche und Webseitennutzung mit Ihren in unserem CRM-System hinterlegten Kundendaten zu verknüpfen, um Sie individuell, d.h. interessen- und nutzungsbasiert ansprechen zu können. Auch betten wir Drittinhalte von anderen Anbietern ein (z. B. Videos). Wir haben auf die weitere Datenverarbeitung und ein etwaiges Tracking durch den Drittanbieter keinen Einfluss. Wir setzen in diesem Rahmen auch Dienstleister in Drittländern außerhalb der EU ein, die möglicherweise kein angemessenes Datenschutzniveau gewährleisten, was folgende Risiken birgt: Zugriff durch Behörden ohne Information des Betroffenen, keine Betroffenenrechte, keine Rechtsmittel, Kontrollverlust.Mit Ihrer Einstellung willigen Sie in die oben beschriebenen Vorgänge ein. Sie können Ihre Einwilligung mit Wirkung für die Zukunft widerrufen. Mehr Informationen finden Sie in unserer Datenschutzerklärung


















